MOJE DZIECKO MA ATOPOWE ZAPALENIE SKÓRY!
Czym jest atopowe zapalenie skóry?
Atopowe zapalenie skóry (AZS) jest przewlekłą i nawrotową dermatozą zapalną objawiającą się charakterystycznym uciążliwym swędzeniem skóry, dotykającą do 20% wszystkich małych dzieci na świecie. Jest to najczęstsza choroba skóry wśród dzieci. Jeśli rodzice zmagają się z alergiami lub chorobami atopowymi, szanse, że ich dziecko będzie miało alergię lub atopię, rosną. Ryzyko rozwoju atopowego zapalenia skóry u dziecka wynosi 30%, jeśli jeden z rodziców cierpi obecnie na tę chorobę lub cierpiał na nią w przeszłości, a 70%, jeśli oboje rodzice cierpią na tę chorobę lub przechodzili ją wcześniej.
Czy moje dziecko ma atopię? Kiedy szukać pomocy?
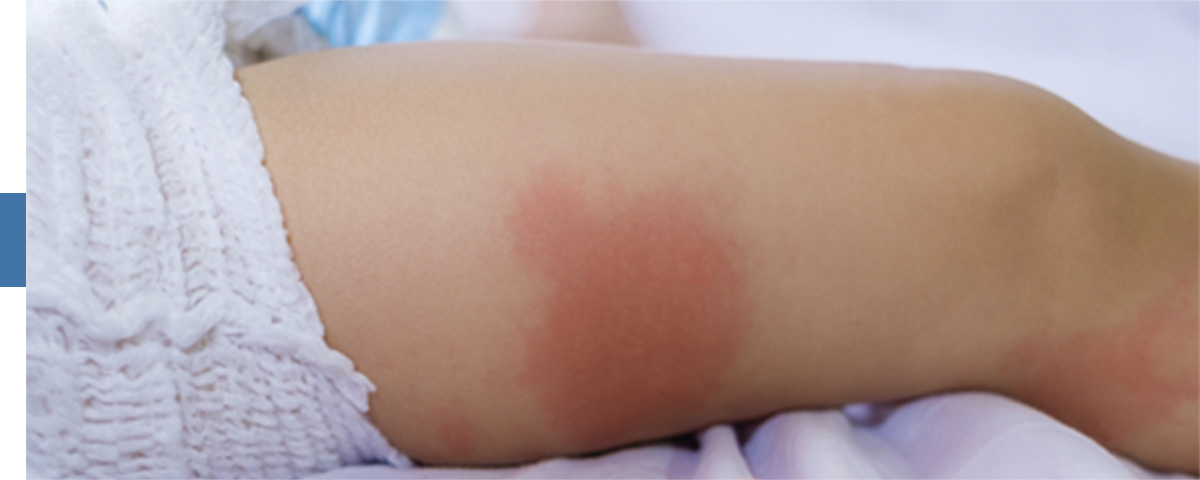
U dzieci ze skórą atopową zwykle pojawia się egzema – czerwone, suche, swędzące plamy. Dziecko zaczyna się intensywnie drapać, przez co na skórze mogą pojawić się również pęcherze, strupy czy sączące się rany. Może dojść do infekcji.
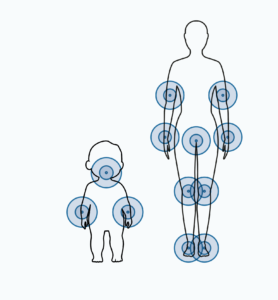
Atopowe zmiany skórne mają swoją charakterystyczną lokalizację. U niemowląt wyprysk zwykle pojawia się na buzi, skórze głowy, rączkach i nóżkach. U starszych dzieci egzema może obejmować tylko wewnętrzną część łokci i tylną część kolan.
Skóra atopowa jest niezwykle wrażliwa i podatna na podrażnienia. Może reagować na pot, nadmierne ciepło, drażniące ubrania, detergenty, mydła i środki czyszczące. Niektóre dzieci mogą mieć alergię na pokarmy (mleko lub jaja), sierść zwierząt, roztocza, pyłki drzew i traw, natomiast związek zmian atopowych z ekspozycją na alergeny nie jest jasny.
W większości przypadków atopowe zapalenie skóry jest diagnozowane w trakcie rutynowej kontroli lekarskiej. Jeśli zaobserwowałeś u swojego dziecka któryś z powyższych symptomów, nie czekaj i niezwłocznie zgłoś się do dermatologa.
Jak leczyć atopię?
Atopowe zapalenie skóry to choroba przewlekła i nawrotowa, dlatego nawet przy odpowiednio dobranym leczeniu pacjenci muszą się liczyć z okresami nawrotów zaostrzeń, które wpływają na jakość życia całej rodziny.
Istnieje kilka metod leczenia, które są zatwierdzone do stosowania u dzieci. Są to: leczenie miejscowe kortykosteroidami i inhibitorami kalcyneuryny, ograniczające stan zapalny skóry, oraz leczenie doustnymi lekami przeciwhistaminowymi, aby ograniczyć swędzenie. Cięższe przypadki mogą wymagać leczenia ogólnoustrojowego (za pomocą leków podawanych dożylnie, podskórnie lub doustnie).
Podstawą leczenia atopowego zapalenia skóry, niezależnie od stopnia rozwoju choroby, jest codzienne stosowanie emolientów, aby odżywić i wzmocnić nieszczelną barierę ochronną skóry.
Należy również przestrzegać kilku zasad. Kąpiele powinny być krótkie (ok. 5 minut), w letniej (27-30oC) i miękkiej wodzie, przy użyciu delikatnych środków myjących – nigdy wysuszającego mydła! Należy unikać wycierania skóry ręcznikiem – zamiast tego powinniśmy delikatnie ją osuszyć, przykładając ręcznik. W czasie do 5 minut po kąpieli należy nałożyć emolienty i leki miejscowe. Ważne jest również unikanie ekspozycji na promienie słoneczne, należy chronić skórę filtrami mineralnymi SPF 50+.
Stosowanie emolientów nawilża skórę i redukuje kserozę, co zmniejsza jej swędzenie, rumień, pękanie i lichenizację. Odbudowuje również uszkodzoną barierę skórną, zmniejszając ryzyko nadkażenia bakteryjnego i zapobiegając zaostrzeniom. Emolienty często pozwalają uniknąć leczenia miejscowego. W związku z tym należy aplikować emolienty codziennie, nawet kiedy na skórze nie widać aktywnych zmian atopowych.
Jak stosować emolienty?
Emolienty należy stosować 2 razy dziennie, szczególnie po kąpieli, na całą skórę, a nie tylko na obszary pokryte zmianami atopowymi.
Jeśli chodzi o równoczesne leczenie miejscowe dermokortykosteroidami, nie ma jednej dobrej metody stosowania ich z emolientami. Można aplikować oba typu preparatów razem lub osobno, w dowolnej kolejności. Niektórzy specjaliści rekomendują, aby najpierw zastosować derokortykosteroid, a następnie emolient, zachowując odstęp czasowy 30 minut.
Dr Hugo Braga Tavares